Новий мікропристрій підвищить успішність штучного запліднення
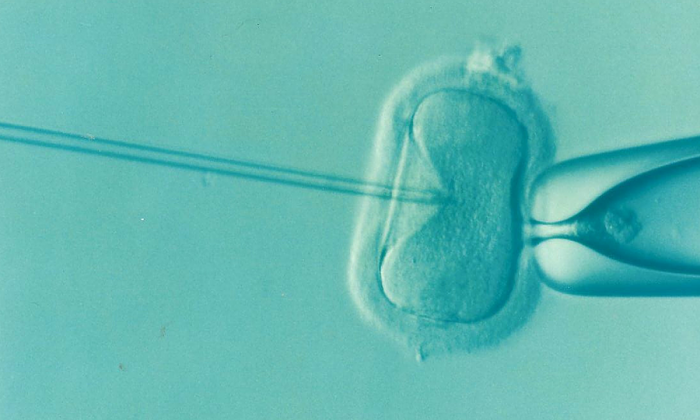
Австралійські дослідники з Університету Аделаїди та компанії Fertilis, який спеціалізується на медичних технологіях, створили новий мікропристрій, який може підвищити доступність та успішність лікування чоловічої безплідності методом ІКСІ.
ІКСІ або інтрацитоплазматична ін'єкція сперматозоїда — це повільна і складна процедура лікування безпліддя, яка включає введення одного сперматозоїда в яйцеклітину для досягнення запліднення і часто використовується лікарями для лікування безпліддя у чоловіків, особливо у кого кількість сперматозоїдів дуже низька або їх взагалі немає.
Провідний дослідник Кайлі Даннінг з Дослідницького інституту Робінсона при Університеті Аделаїди повідомила в електронному листі газеті The Epoch Times, що ІКСІ можуть проводити лише досвідчені ембріологи, які витягують та розвивають ембріони, які використовуються у лікуванні безпліддя.
"Успішне запліднення після ІКСІ залежить від того, скільки разів ембріолог вже проводив цю процедуру", — сказала Даннінг.
«Наш новий пристрій усуває необхідність у піпетці, що утримує, яка утримує до 10 яйцеклітин в окремих позиціях для більш швидкого введення, що полегшує ембріологам відстеження і виключає ризик помилок».
Вона зазначила, що новий пристрій підвищить доступність процедури, оскільки відпаде необхідність у добре навченому персоналі та якісних умовах роботи, яких не вистачає деяким лабораторіям ЕКЗ. Пристрій також скоротить час процедури вдвічі і дозволить ембріологам з меншою підготовкою проводити її з використанням менш дорогого обладнання, відкриваючи ІКСІ для більшої кількості пацієнтів.

Як пристрій покращує ІКСІ
«Проблема нинішньої методики ІКСІ полягає у розподілі ін'єкційних та неін'єктованих яйцеклітин під час процедури», — сказав винахідник пристрою та співзасновник компанії Fertilis, професор Джеремі Томпсон в електронному листі виданню The Epoch Times.
Томпсон пояснив, що для проведення ІКСІ потрібна «утримуюча піпетка» — тонка скляна трубка, виготовлена із закругленим скосом на кінці, щоб служити «посадковим місцем» для яйцеклітини. Потім ембріолог трохи присмоктує піпетку, щоб вона утримувала яйцеклітину в потрібному положенні під час процесу ін'єкції, який здійснюється горизонтально «ін'єкційною піпеткою».
"Положення утримуючої піпетки контролюється за допомогою мікроманіпулятора, який використовує гідравліку для орієнтації утримуючої піпетки в поле зору мікроскопа".
«Однак у роботі може бути тільки одна піпетка, що утримує, керована мікроманіпулятором, — сказав Томпсон. — Тому, коли яйцеклітина засмоктується в піпетку, що утримує, а потім вводиться, необхідно випустити цю яйцеклітину з утримуючої піпетки, перш ніж засмоктувати наступну яйцеклітину без ін'єкції».
Він сказав, що для запобігання змішуванню ін'єкційних і не ін'єктованих яєць, що становить ризик, ембріологи повинні тримати їх окремо.
«Ви, звичайно, не хочете, щоб яйцеклітини вводилися двічі або взагалі не вводилися, тому що в обох випадках не виходить життєздатного ембріона, — сказав він. — Наша система поділяє яйцеклітини на їхні власні позиції, що ідентифікуються, ще до початку ін'єкції, усуваючи цей ризик».

Два типи чоловічої безплідності
Томпсон каже, що методи лікування чоловічої безплідності поділяються на дві групи.
Лікування, спрямоване на покращення якості та щільності сперми. До них належать приймання чоловіками антиоксидантів (зокрема, «Меневіт»), зміна способу життя, наприклад, зміна дієти та відмова від куріння.
Використання допоміжних репродуктивних технологій, таких як інтрацитоплазматична ін'єкція сперми (ІКСІ), особливо для чоловіків з дуже низькою кількістю (або відсутністю) сперматозоїдів в еякуляті.
Він сказав, що до розробки ІКСІ, 30 років тому, у лабораторії штучного запліднення досліджувалося кілька інших методів. Метою цих досліджень було досягнення успішного «запліднення та розвитку ембріона при обмеженій кількості сперматозоїдів або погіршеній якості сперми в еякуляті».
«Але коли 1992 року було опубліковано сенсаційне відкриття ІКСІ, все змінилося, оскільки пряме введення сперматозоїда в яйцеклітину постійно забезпечує 70-80% запліднення, — сказав Томпсон. — Показник 70-80% досягається при проведенні ЕКО з використанням високоякісного зразка еякульованої сперми».
"Таким чином, ІКСІ змінив все для клінік штучного запліднення, але, попри це, спосіб проведення штучного запліднення не змінився з того часу".
«Продовження інновацій у лабораторії штучного запліднення, подібних до цього, — єдиний спосіб підвищити успіх і знизити фінансовий та емоційний тягар для пацієнтів», — сказав Томпсон у релізі.
Що це означає для тих, хто шукає методи лікування безпліддя
Глобальні клінічні випробування пристрою розпочнуться цього року. Якщо пристрій буде визнаний безпечним та ефективним, він не тільки допоможе чоловікам, які борються з безпліддям, але й покращать такі процедури жіночої фертильності, як культивування ембріонів, їх кріоконсервація та дозрівання in vitro, а також знизить вартість ІКСІ.
Даннінг сказала, що вартість ІКСІ варіюється в різних компаніях.
"Але потрібно також враховувати, що скорочення кількості циклів, необхідних пацієнтові для народження дитини, буде величезною економією для сім'ї", — сказала вона.
«Наш новий пристрій спрощує процедуру і, як ми очікуємо, збільшить успіх, ведучи до народження дітей за меншу кількість циклів».
«Компанія Fertilis, що займається комерціалізацією пристрою, стверджує, що він коштує дешевше, ніж нинішнє обладнання, яке використовується для ІКСІ у всьому світі».
Даннінг сказала в пресрелізі Університету Аделаїди, що цей пристрій — важливий прорив для сімей, які всіма силами намагаються завести дитину, яку вони хочуть, але не можуть через чоловічу безплідність.
"Це відкриття усуває значні бар'єри для лікування людей з безпліддям і дозволить підвищити успішність ЕКЗ", — сказала вона.
Пол Флінн, виконавчий директор Hospital Research Foundation Group, завдяки якій стала можливою ця розробка, сказав, що організація пишається тим, що підтримує дослідження Даннінг, спрямовані на покращення штучного запліднення.
«Цей пристрій стане переломним моментом для тисяч батьків, які сподіваються, яким доводиться покладатися на ІКСІ», — сказав Флінн.

Створення мікропристрою
Томпсон розповів, що крихітний пристрій вимірюється у мікрометрах.
«Ми хотіли побудувати ефективну „коробку“ для яйця діаметром 0,1 мм (100 мікрометрів) і мати характеристики до 1 мікрометра».
Він сказав, що команда досягла такого дизайну, використовуючи технологію під назвою «2-фотонний полімеризаційний 3-D друк».
«У звичайній тривимірній пресі використовується розплавлений пластик, який упорскується через сопло, як у чорнильних принтерах. Тривимірність виходить у результаті створення шару за шаром, оскільки пластик швидко твердне після осадження».
Томпсон сказав, що роздільна здатність принтера контролюється розміром отвору сопла, а в тривимірному друку з двофотонною полімеризацією використовується лазерне світло, яке фокусується об'єктивом мікроскопа як сопло, що дозволяє отримати «розширення принтера на рівні близько 0,2 мікрометра».
«У нашому випадку пластик спочатку рідкий, але потім миттєво твердне під впливом високофокусованого лазерного світла, так що у зворотному процесі ми будуємо наш пристрій.
Дослідження, на основі якого було розроблено новий мікропристрій, опубліковано у «Журналі допоміжної репродукції та генетики». Головний автор — Суліман Ягуб, кандидат наук у Школі біомедичні Університету Аделаїди.
